En los años anteriores, muchos médicos atribuyeron esta enfermedad a un origen psicológico, al no poder localizar su causa con exactitud. No se encontraron características fisiológicas o anatómicas en común entre los grandes grupos de pacientes, que pudieran haber separado la enfermedad de otros problemas comparables.
Desde el año 1934 se publicaron los primeros artículos sobre esta enfermedad, conocida ampliamente como EM/SFC. Una investigación realizada en la Universidad Cornell descubrió marcadores biológicos tanto en los microbios del torrente sanguíneo como en las bacterias del intestino.
Con los cambios en el diagnóstico, en conjunto con los cambios descubiertos en el tejido cerebral de las personas con EM/SFC, parece que los científicos podrían estar cerca de encontrar un agente causal, lo que mejoraría potencialmente las opciones de tratamiento.
¿Qué es el síndrome de fatiga crónica?
Hasta hace poco, el diagnóstico del EM/SFC había sido por exclusión.Esto significa que primero había que descartar las enfermedades cuyos síntomas imitan a los del EM/SFC, antes de que los doctores pudieran sugerir que el paciente padecía EM/SFC.
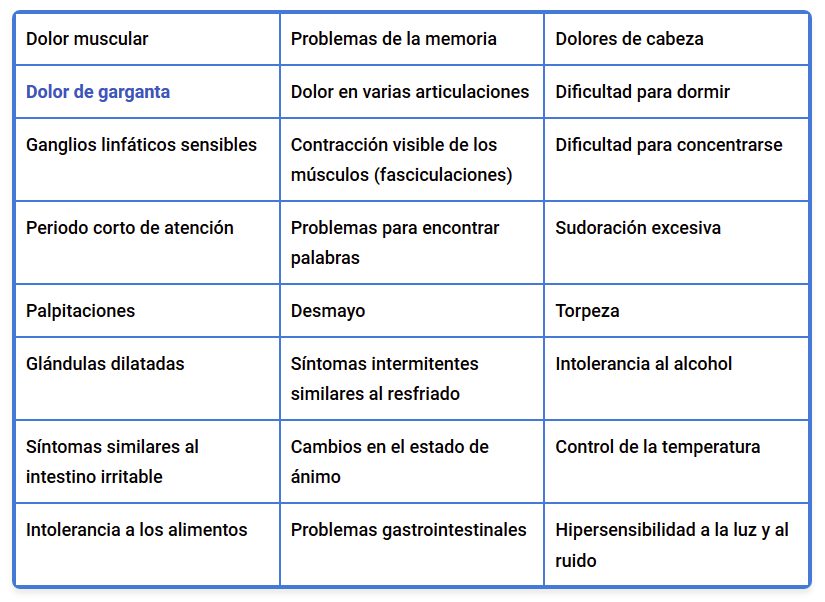
Los síntomas del EM/SFC pueden variar bastante de una persona a otra. El síntoma más común es el agotamiento abrumador que empeora con el gasto de energía física o mental y no mejora con el descanso. Podrían requerirse hasta 48 horas después de la actividad para experimentar el agotamiento en su totalidad.
Los síntomas adicionales de esta enfermedad podrían imitar otros problemas médicos y son:
Mientras que se han documentado bien los síntomas, hasta la fecha no se ha identificado la causa. Algunas complicaciones adicionales de esta enfermedad son la depresión, aislamiento social, restricciones en el estilo de vida y un número mayor de ausencias al trabajo debido a la incapacidad de funcionar de forma óptima.
Las personas de todas las edades, etnias y grupos raciales, y estatus socioeconómicos se ven afectadas por esta enfermedad. Sin embargo, las mujeres reportan síntomas cuatro veces más a menudo que los hombres y, aunque las personas de todas las edades pueden desarrollar este problema, la mayoría reporta los síntomas entre los 40 y los 60 años.
Esta lista de síntomas no indica por completo lo que padecen las personas con EM/SFC. David Tuller, coordinador de la Universidad de California (UC), en Berkley, escribió en Virology:
"En una entrevista a principios de este año con The New York Times, Laura Hillenbrand, la autora más vendida ("Seabiscuit", "Unbroken"), que ha vivido con SFC durante décadas, dijo que el nombre de la enfermedad es 'condescendiente' y 'sumamente confuso'.Se ha relacionado el EM/SFC con el intestino
Añadió: 'La persona promedio que padece esta enfermedad, antes de tenerla, no eran personas perezosas; es muy común que las personas Tipo A y muy, muy trabajadoras...
La fatiga es lo que se experimenta, pero es como comparar un cerillo con la bomba atómica. Esta enfermedad deja a las personas postradas en cama. Yo he padecido fases en las que no podría girarme sobre la cama. No podía hablar. Es muy desacertado llamar a esto fatiga'".
En un estudio publicado por la revista Microbiome, los investigadores de la Universidad Cornell evaluaron la sangre y las heces de 48 personas diagnosticadas con EM/SFC y compararon los resultados con los de 39 personas saludables.
Sus descubrimientos podrían aclarar los procedimientos para el diagnóstico de este problema y podrían generar estrategias específicas para el tratamiento y la prevención. Las diferencias se revelaron tanto en las muestras de heces como en las de sangre.
Con la secuenciación del ADN, un proceso que determina el orden preciso de nucleótidos en la molécula de ADN, encontraron una falta perceptible en la diversidad de la microbioma intestinal en las personas afectadas y marcadores de inflamación en la sangre.
Aunque estos cambios no se pudieron identificar claramente como la causa o la consecuencia del EM/SFC, los investigadores se animaron por la presencia de estos marcadores en el 83% de las muestras y la posibilidad de opciones de tratamiento para reducir los síntomas.
Citada en Washington Journal, la Dra. Maureen Hanson, profesora de biología molecular y genética en la Universidad Cornell, dijo:
"Nuestro trabajo demuestra que la microbioma intestinal en los pacientes con síndrome de fatiga crónica no es normal, lo cual podría ocasionar síntomas gastrointestinales e inflamatorios en las víctimas con esta enfermedad.El intestino permeable podría ser la clave
Además, nuestra detección de una anormalidad biológica brinda más evidencias en contra de la idea ridícula de que esta enfermedad tenga un origen psicológico".
Como reportó The Washington Post, los investigadores de la Universidad Cornell proponen que los marcadores inflamatorios en la sangre podrían ser el resultado de un "intestino permeable, a causa de otros problemas intestinales, y que podría permitir que las bacterias entren en la sangre".
El intestino permeable se desencadena debido al desarrollo de "huecos" entre las células de la membrana que recubre el tracto intestinal. Estos huecos minúsculos permiten que se filtre al torrente sanguíneo el material que debería permanecer en el tracto intestinal. Algunos materiales, como los alimentos sin digerir, bacterias y productos de desecho, podrían escapar a través de estos huecos.
Hay una relación perceptible entre el desarrollo de estos huecos entre las células y los alimentos que consume cada día. Los granos son particularmente problemáticos. Las investigaciones muestran que el gluten estimula una molécula en el intestino llamada zonulina, una proteína que ocasiona que se abran las uniones entre las células en el recubrimiento intestinal.
En esencia, hace que su intestino sea más permeable, lo que permite que las partículas de comida se escapen hacia el torrente sanguíneo y causen inflamación, reacciones inmunológicas y eleven el riesgo de desarrollar varios trastornos autoinmunes.
No todas las personas con intestino permeable tienen EM/SFC. Sin embargo, sanar y sellar el intestino y reducir la respuesta inflamatoria en su cuerpo podría ocasionar una reducción significativa de los síntomas. La disminución de los síntomas no es la cura, sino que apoya al sistema inmunológico.
Los cambios cerebrales relacionados con el EM/SFC
En 2014, los investigadores de la Universidad Stanford descubrieron cambios en la materia blanca del cerebro de las personas que padecen EM/SFC, lo cual brindó finalmente evidencias concretas de los cambios neurológicos ocasionados por esta enfermedad, para los doctores y los pacientes.
Los estudios de escaneo realizados con tecnología nueva, ya pueden distinguir diferencias entre el cerebro de las personas que padecen EM/SFC y las personas saludables.
Entre estas diferencias encontramos tanto una menor cantidad de materia blanca como anormalidades en el hemisferio derecho. De acuerdo con un comunicado de prensa del Centro Médico en Stanford:
"No es poco común que los pacientes con SFC tengan que enfrentar varias caracterizaciones erróneas de su enfermedad o incluso sospechas de hipocondría, antes de recibir el diagnóstico de SFC. Las anormalidades identificadas en el estudio... podrían ayudar a resolver esas ambigüedades, dijo el Dr. Michael Zeineh, autor principal y profesor auxiliar de radiología".Este estudio reveló tres descubrimientos notorios que podrán usar los científicos para encontrar la causa y la cura de esta enfermedad devastadora. El primer descubrimiento, la reducción de la materia blanca responsable de transportar la información en el cerebro, no fue ninguna sorpresa. Se sabe que la inflamación crónica afecta la materia blanca.
Aunque, la anormalidad consistente en el hemisferio derecho de las personas con EM/SFC, sí lo fue. Esta área, que conecta los lóbulos frontales y temporales demostró una apariencia anormal en las técnicas avanzadas de escaneo. El nivel de anormalidad se correlacionó ampliamente con la gravedad de los síntomas del paciente.
El tercer descubrimiento, el engrosamiento de la materia gris en cualquier borde de la materia blanca, entre los lóbulos temporales y frontales, hace que sea bastante improbable que estos descubrimientos sean fortuitos.
Opciones de apoyo y tratamiento en casa
Las investigaciones relacionan la alteración en la microbioma intestinal, que ocasiona la pérdida de bacterias y productos de desechos de los intestinos, con una mayor respuesta inflamatoria en el cuerpo. Los cambios neurológicos encontrados en las personas con EM/SFC también están relacionados con la inflamación, tal vez, debido a los cambios en el intestino.
Mientras que, mejorar la salud de sus paredes intestinales y microbioma podría no eliminar sus síntomas, es probable que mejoren. Los cambios prácticos en su plan nutricional podrían sanar los huecos en las membranas intestinales.
- Evite los productos con gluten y trigo: En Estados Unidos, se nos dice que debemos aumentar nuestro consumo de trigo entero como parte de una alimentación balanceada y para incrementar la fibra. Sin embargo, esto podría estar dañando la salud de su intestino.
Las gliadinas, un componente del gluten, son una proteína de clase A que se encuentra en el trigo y los cereales. Estas proteínas aumentan la permeabilidad en su intestino. Tenga en cuenta que el gluten también se puede encontrar en otros granos, no solo en el gluten.
La aglutinina del germen de trigo (AGT) es una lectina, o proteína vegetal que tiene una gran concentración en forma de semilla. El trigo para pan es un tipo relativamente nuevo de trigo que tiene una forma resistente y problemática de AGT.
Representa un papel fundamental en el efecto tóxico a los riñones y hay evidencias de que aumenta el daño a la membrana de las paredes intestinales.
Comentario: Neurogluten: implicación del gluten en las enfermedades neurológicas : entrevista con el Dr. Rodrigo
- Reduzca sus carbohidratos netos: el azúcar de los carbohidratos, como los granos, dañará el equilibrio de microbios en su intestino. El azúcar es la fuente alimenticia de las bacterias que pueden ocasionar el daño en las paredes intestinales, mientras que la fibra es la fuente alimenticia de las bacterias que construyen las membranas intestinales.
Los carbohidratos netos son los gramos totales de carbohidratos que consume en el día, menos los gramos de fibra. La diferencia son los carbohidratos netos. Intente reducir sus carbohidratos netos a 50 gramos por cada 1000 calorías de alimento al día.
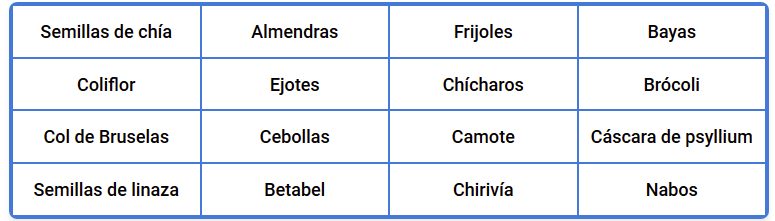
- Aumente su consumo de fibra: La fibra que consume de los alimentos enteros es la fuente nutricional para las bacterias intestinales que ayudan a mantener y desarrollar las células de las membranas de las paredes del intestino.
Esto ayuda a sellar los "huecos" entre las células y reduce la filtración de los productos de desecho y bacterias en su torrente sanguíneo. Concéntrese en consumir vegetales enteros y frescos, frutos secos y semillas:
- Consuma alimentos fermentados: aunque la idea de comer alimentos "fermentados" podría sonar poco agradable, se sorprenderá de la lista de exquisiteces producidas a través de esta técnica ancestral de preparación y conservación. Al descomponer con bacterias los carbohidratos y las proteínas, los alimentos se vuelven funcionales, deliciosos y una fuente natural de probióticos para alimentar a su intestino.
Las aceitunas, encurtidos, queso de animales de pastoreo, yogurt casero y chucrut son solo algunos de los alimentos que podría no haber considerado. Lo mejor es prepararlos usted mismo.




Comentario: Vea también: